|
Quadri clinici
Lallergia ai ß-lattamici può essere causa
di quasi tutti i quadri clinici delle reazioni a farmaci:
per questo ha sempre costituito un modello di studio universale.
Le reazioni allergiche si dividono abitualmente, in base al
meccanismo immunologico, nei 4 gruppi di Gell e Coombs (Tab
II) o, in base alla comparsa dei sintomi, in immediate (comparsa
entro 1 ora dalla somministrazione) e non immediate (>
1 ora)2 .
| Tipo |
Meccanismo immunologico |
Quadri clinici |
Test specifici disponibili
|
| I° |
IgE |
shock, orticaria-angioedema, asma, rinite |
prick test, intradermo, test in vitro |
| II° |
IgG, IgM: reazioni citolitiche-citotossiche |
anemia emolitica |
solo test in vitro, disponibili in laboratori
specialistici di ricerca |
| III° |
Immunocomplessi |
malattia da siero, vasculiti |
solo test in vitro, disponibili in laboratori
specialistici di ricerca |
| IV° |
linfociti T |
rash morbilliformi e maculo-papulari,
dermatite da contatto, Stevens-Johnson? Lyell? patologie
dorgano? |
Patch test, intradermo- reazioni a lettura
ritardata, test in vitro |
| Tabella II:
classificazioni delle reazioni allergiche a farmaci secondo
Gell e Coombs |
Diagnosi
Il percorso diagnostico è il seguente:
anamnesi
determinazione IgE specifiche sieriche
test cutanei
test di tolleranza
Anamnesi
Lanamnesi deve accertare:
a) il tempo intercorso fra lassunzione del farmaco
e linizio della reazione;
b) il tempo trascorso tra la reazione ed i test diagnostici.
c) altri farmaci assunti contemporaneamente
d) da quanti giorni avesse iniziato la terapia,
e) il trattamento ricevuto per risolvere la reazione,
f) altre reazioni avverse a farmaci, sia prima che dopo lepisodio
Al riguardo è utile seguire il questionario dellENDA
(European Network of Drug Allergy)3.
Tests cutanei per inalanti
e alimenti
È importante valutare se coesiste anche una allergia
ad alimenti in quanto in alcuni casi la reazione può
essere stata provocata dallallergia da un alimento
assunto insieme al farmaco.
Test in vitro
La ricerca delle IgE specifiche in vitro mediante test commerciali
ampiamente disponibili quali il CAP® (Pharmacia)
ha alcuni vantaggi rispetto ai test cutanei:
non comporta rischio per i pazienti
si può effettuare nei pazienti con malattie
cutanee intercorrenti per i quali non è possibile utilizzare
le prove cutanee
fornisce risultati quantitativi e comparabili
Ha come svantaggi:
minore sensibilità
minore specificità in caso di elevati livelli
di IgE totali
maggior costo
maggior tempo desecuzione
disponibilità di pochi allergeni: penicilloile
G e V, amoxicilloile, ampicilloile, cefaclor.
Da notare che si tratta di determinanti maggiori, molecole
cioè in cui lanello ß-lattamico è
aperto per cui la molecola è legata ad un carrier:
lepitopo può essere invece presente su un determinante
minore, cioè sulla molecola come tale, con lanello
ß-lattamico chiuso.
La ricerca delle IgE verso altri ß-lattamici e verso
i determinanti minori può essere effettuata usando
come fase solida il sefarosio epossi-attivato, metodica disponibile
solo in alcuni centri di ricerca.
Mediante questa metodica nel nostro laboratorio abbiamo evidenziato
IgE specifiche sieriche in numerosi casi di reazioni alle
cefalosporine.
Il test di trasformazione dei linfociti o LTT (lymphocyte
transformation test) è un test elaborato e di difficile
esecuzione ed è limitato a centri di ricerca: non è
da considerarsi un esame di routine ma bensì un test
complementare.
La liberazione di istamina dai basofili ha scarsa sensibilità
nel campo dellallergia a farmaci.
Il CAST® (Cellular Antigen Stimulation Test,
Bühlmann) consente di dosare la produzione in vitro di
sulfoleucotrieni da parte di cellule mononucleate incubate
con lallergene; è disponibile in commercio ma
non vi sono ancora sufficienti trial clinici che ne confermino
la predittività nel campo dellallergia a farmaci.
Il FAST o FLOW-CAST (Bühlmann) è una nuova tecnica
di determinazione in citofluorimetria dellespressione
dellantigene CD 63 sui basofili, dopo stimolazione
con un allergene.
Il CD 63 è un marker di degnanulazione, la cui comparsa
alla superficie del basofilo è più specifica
della degnanulazione stessa, che può essere provocata
da molti fattori aspecifici: per questo il vecchio test di
degranulazione dei basofili soffriva di scarsa specificità.
Anche per questo test non cè ancora in letteratura
sufficiente evidenza riguardo a sensibilità e specificità.
Il dosaggio sierologico dellistamina e della triptasi
mastocitaria, effettuato nelle ore successive alla reazione,
è utile nei casi dubbi per accertare la natura anafilattica
dellevento.
Tests cutanei per ß-lattamici
In quali casi effettuare i test cutanei - Le prove cutanee
sono predittive nelle reazioni di I e IV tipo e quindi nei
casi seguenti4:
reazioni anafilattiche/anafilattoidi*
orticaria-angioedema, broncospasmo, rinite, congiuntivite*
dermatite da contatto?
eritema multiforme?
eruzioni esantematiche?
eritema fisso da farmaci?
esantema acuto pustoloso generalizzato (acute generalized
exanthematous pustulosis) ?
reazioni fotoallergiche?
porpora/vasculite leucocitoclastica?
sindrome di Stevens-Johnson?
sindrome di Lyell (necrolisi epidermica tossica) ?
* impiegare prick ed intradermoreazioni in prima istanza
? impiegare il patch test in prima istanza
In tutte le altre reazioni allergiche i test cutanei non sono
predittivi: febbre, reazioni ematologiche, reazioni autoimmuni,
malattia da siero, reazioni epato-cellulari e/o colestatiche,
nefropatie, pneumopatie ed altri coinvolgimenti dorgano.
Quali test effettuare
I tests cutanei sono rappresentati dal prick, intradermoreazione
(a lettura immediata e ritardata) e patch test.
La sequenza è dettata dal tipo di reazione: nelle reazioni
ritardate si inizia con il patch test per motivi di sicurezza
ed in caso di esito negativo si effettuano prick ed intradermoreazioni
a lettura immediata e ritardata. Infatti i test intradermici
a lettura ritardata sono più sensibili del patch nelle
reazioni ritardate2 ma in alcuni casi possono provocare
reazioni sistemiche. Sebbene meno sensibili, i patch test
appaiono essere più specifici rispetto alle intradermoreazioni
a lettura ritardata.
Infatti sono riportati soggetti con intradermoreazioni positive
a lettura ritardata ma con challenge negativo5.
Quindi il prick test, alla concentrazione di 20 mg/ml, deve
essere sempre effettuato prima del test intradermico.
Il test intradermico viene effettuato a partire da 0.2 mg/ml
fino ad arrivare alla concentrazione di 20 mg/ml. Nei casi
di gravi reazioni è opportuno impiegare concentrazioni
iniziali ancora più basse, poiché le reazioni
sistemiche, in particolare al test intradermico, possono essere
molto gravi.
Le prove cutanee devono essere effettuate da personale altamente
specializzato ed in ambiente idoneo per unità di rianimazione.
Reattivi da
impiegare
Nel nostro Centro vengono testati di routine il determinante
maggiore della penicillina G o PPL (Penicilloyl-Poli-Lysine),
la miscela di determinanti minori o MDM (minor Determinant
Mixture: benzilpenicillina e benzilpenicilloato) commercializzati
dalla Merck come Allergopen®, amoxicillina e cefuroxim.
E importante limpiego anche di ß-lattamici
come tali perché spesso lepitopo allergenico
è costituito da una catena laterale o dallanello
diidrotiazinico o tiazolidinico.
A questa batteria vengono aggiunti altri ß-lattamici
in base alla storia clinica.
I ß-lattamici possono in condizioni fisiologiche legarsi
con legami covalenti nel plasma a macromolecole per formare
complessi multivalenti apteri-carrier. In particolare lanello
ß-lattamico, che è instabile, si apre e si lega
con gli aminogruppi lisinici da cui si forma il penicilloile
(Fig.5).
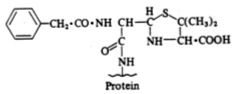
Fig.5 Struttura del benzilpenicilloil
Il penicilloile viene definito determinante maggiore
perché il 95% delle molecole di penicillina subisce
questa trasformazione. Il 5% delle molecole isomerizza ad
ac. penicillenico con apertura dellanello tiazolidinico
e formazione dei determinanti minori fra i quali,
oltre alla penicillina G come tale, abbiamo penicilloato,
penilloato, penicillenato, penaldeide, penamaldile etc.
Essi aptenizzano le proteine somatiche tramite gruppi carbossilici
e tiolici.
Pertanto il termine maggiore e minore è riferito solo
alla prevalenza di questi determinanti e non al loro significato
clinico e immunologico.
Il PPL è coperto da brevetto e consiste di 5 molecole
di penicilloile legate ad un carrier ad alto peso molecolare,
la polilisina, in modo da costituire un allergene multivalente.
Se lantibiotico sospettato non è noto si usa
abitualmente unaminopenicillina come lamoxicillina
ed una cefalosporina come il cefuroxim, oltre eventualmente
al ß-lattamico che deve essere somministrato, purchè
presente in fiale per uso parenterale senza additivi, essendo
necessaria una soluzione sterile per le intradermoreazioni;
il cefuroxim ha il vantaggio di essere in commercio sia in
fiale per uso parenterale, per poter effettuare sia prick
che intradermoreazioni, sia in preparati per via orale (cefuroxim-axetile),
per poter effettuare un test di tolleranza in caso di test
negativo.
Le concentrazioni consigliate in letteratura sono di 20 mg/ml
per le penicilline e 2 mg/ml per le cefalosporine6.
Nella nostra esperienza di diverse centinaia di casi la concentrazione
di 20 mg/ml non si è dimostrata irritante ad eccezione
di cefepime ed è pertanto da noi utilizzata anche per
le cefalosporine poiché aumenta la sensibilità
del test cutaneo. Soluzioni più concentrate possono
dar luogo a falsi positivi per irritazione cutanea.
I patch test vengono utilizzati al 5% in vaselina.
Se non esiste il reattivo in commercio, si utilizza il farmaco
al 30% in fisiologica (300 mg/ml); è opportuno testare
sia la penicillina G che le aminopenicilline e le cefalosporine,
oltre che lantibiotico sospettato e quello da somministrare.
Il patch test con ß-lattamici è potenzialmente
sensibilizzante e quindi non deve essere effettuato indiscriminatamente
ma solo in casi selezionati, in base ad un fondato sospetto
clinico di reazione da contatto o, più spesso, di reazione
di tipo ritardato, per lo più maculo-papulare.
Interpretazione dei risultati
Il risultato del prick e del test intradermico viene valutato
dopo 20. Si considera positivo il test che provoca
un pomfo del diametro di almeno 5 mm con eritema superiore
o uguale al pomfo ed eventualmente prurito.
E necessario effettuare diverse letture del test intradermico
(3,6,12 e 24 ore) poiché reazioni ritardate a tipo
papula rossa con prurito sono frequenti ed indicative generalmente
di una sensibilizzazione di tipo cellulo-mediato. Sono possibili
anche se più rare, positivizzazioni molto ritardate
(3-6 giorni)7.
I patch test vengono letti routinariamente a 48 e 72 ore.
Il livello di ipersensibilità diminuisce con il tempo,
con una cinetica estremamente diversa da paziente a paziente.
In generale si negativizzano prima i test sierologici e successivamente
i test cutanei.
E quindi importante effettuare le prove allergologiche
al più presto, dopo una reazione, anche se non prima
di un mese.
E quindi possibile che dopo anni, ma a volte anche
dopo mesi, da una reazione allergica i test risultino negativi.
E quindi necessario un test di tolleranza ed una ripetizione
dei test cutanei dopo circa un mese dal test di tolleranza.
La positività cutanea persiste più a lungo nei
pazienti i cui epitopi coinvolgono più di una struttura
(ad esempio catena laterale + un anello) rispetto a quelli
il cui epitopo è costituito solo da una catena laterale8.
I pazienti con reazioni di tipo ritardato, cellulo-mediato,
mantengono più a lungo la positività cutanea
rispetto a quelli con reazioni di tipo immediato, IgE-mediato9.
Test di tolleranza
Anche utilizzando nelle prove cutanee numerosi determinanti,
circa il 30% dei pazienti necessita una risomministrazione
controllata per confermare o escludere la sensibilizzazione10.
In pazienti con anamnesi suggestiva di una reazione ad un
ß-lattamico e con prove cutanee e sierologiche negative
dovrà essere effettuato il test di tolleranza con il
farmaco sospetto.
Noi utilizziamo un protollo in 3 sedute Tab.
| 1^ seduta |
Placebo
1/100 della cp
1/10 della cp |
| 2^ seduta |
½ cp |
| 3^ seduta |
cp intera |
| Tab. schema di test dose |
Il test di tolleranza trova indicazione nei casi in cui vengono
riferite reazioni a tipo orticaria, angioedema, rash morbilliformi
o maculo-papulari o quando i sintomi riferiti sono vaghi,
soggettivi, non suggestivi di reazioni immuno-mediate (Tabella
di Coombs e Gell) o quando il rapporto tra assunzione del
farmaco e sintomi è molto dubbio. Deve essere evitato
in caso di sospette reazioni gravi quali shock, edema della
glottide, eruzioni cutanee di tipo bolloso, interessamento
viscerale (epatopatie, nefropatie) o ematico (citopenie) e
quando il rapporto tra assunzione del farmaco e comparsa dei
sintomi è molto chiaro. Sebbene studi prospettici non
siano disponibili, dopo un test di tolleranza con ß-lattamico
è prudente ripetere il prick test e lintradermoreazione
dopo circa un mese per verificare se il test di tolleranza
abbia ri-sensibilizzato o neo-sensibilizzato il paziente11.
Le indicazioni da parte dellENDA per i test di tolleranza
con antibiotici, in linea generale sono12:
1. escludere unetichetta di allergia
a farmaci in una storia non suggestiva e con sintomi che possono
ricordare le reazioni vasovagali
2. dimostrare sicuro un farmaco che non è
strutturalmente correlato in un paziente allergico a farmaci
(ad esempio: test di tolleranza con macrolidi in un paziente
allergico ai ß-lattamici).
In questi casi lutilità del test è soprattutto
psicologica: convincere un paziente, che ha avuto unesperienza
a rischio di vita, che un antibiotico alternativo è
sicuro. In questi casi la ripetizione del test cutaneo dopo
il test di tolleranza non è indicato, sia per la non
predittività del test cutaneo sia per la bassa incidenza
di reazioni francamente allergiche con questi antibiotici.
3. escludere una crossreattività fra
farmaci dello stesso gruppo (test di tolleranza con cefalosporine
in un paziente allergico allamoxicillina)
4. stabilire la diagnosi in una storia suggestiva
di allergia a farmaci ma con test allergologici negativi,
o non conclusivi o non disponibili (una reazione maculopapulare
durante un trattamento con aminopenicilline).
Ovviamente questultima indicazione è al più
alto rischio.
Referto
Il paziente alla fine deve essere in possesso di un documento
con lindicazione dei farmaci da evitare e di quelli
da impiegare.
Questo documento, detto allergy passport12
deve contenere:
1. il nome dei farmaci con i quali il paziente ha presentato
reazione (sia il nome commerciale che la molecola)
2. il tipo di reazione
3. i test utilizzati per la valutazione diagnostica, compreso
data, metodo ed eventuali commenti
4. i farmaci raccomandati come alternativi
5. istruzioni per un trattamento di emergenza per una futura
reazione avversa
Management dei casi urgenti nei quali non è possibile
fare test allergologici:
In caso di reazione lieve cutanea (eritema, esantema),
quando è noto il farmaco che ha dato la reazione e
nel caso fossero necessari i ß-lattamici: consigliare
cefalosporine come alternative alle penicilline
e viceversa (il rischio è basso, <2%)13 oppure
aztreonam, che raramente presenta reattività crociata
con gli altri (ad eccezione del ceftazidim, messo in commercio
nel 1984). Iniziare la terapia per via orale e con un breve
test di tolleranza (¼ di cp, ½ cp e poi la cp
intera nellarco di 24 ore): solo successivamente si
può passare alla via parenterale.
In caso di reazione grave, evitare tutti i ß-lattamici.
In caso di reazione grave e nel caso fossero indispensabili
i ß-lattamici, potrà essere effettuata la desensibilizzazione:
la desensibilizzazione deve essere comunque evitata nei casi
di reazioni muco-cutanee bollose o ulcerative, suggestive
di sindrome di Stevens-Johnson o Lyell, ematologiche, epatiche
e renali.
E consigliabile una premedicazione con corticosteroidi
ed antistaminici, anche se secondo alcuni autori potrebbero
mascherare i sintomi precoci di una reazione grave.
Management dei casi di elezione
Reazione con antibiotico non ß-lattamico
Si programmano le prove sierologiche e cutanee per ß-lattamici.
Se negative consigliare gli antibiotici ß-lattamici
testati, se positive rivalutare lanamnesi e se si conferma
lassenza di reazioni con ß-lattamici valutare
un cauto test di tolleranza per via orale con lantibiotico
risultato positivo alle prove cutanee per non escludere dal
paziente anche questa classe di antibiotici.
Reazione con Antibiotico ß-lattamico noto e test sierologico
positivo: è giustificato il test cutaneo di conferma
solo se si desidera accertare leventuale reattività
crociata con gli altri ß-lattamici, ad esempio penicilline-cefalosporine
e viceversa, e proseguire con il percorso diagnostico di cui
sopra.
Reazione con una penicillina imprecisata: dovrà
essere valutato il rischio beneficio di prove cutanee con
antibiotici ß-lattamici (in base al tipo ed alla gravità
della reazione, allintervallo di tempo dalla reazione,
se fossero stati assunti contemporaneamente altri farmaci,
letà del paziente, le sue condizioni generali
etc).
Reazione grave con ß-lattamico noto: prove con ß-lattamici
compreso lantibiotico sospetto: nel caso di positività
allantibiotico responsabile della reazione, si valuterà
il rapporto rischio/ beneficio di un test di tolleranza con
un ß-lattamico non correlato, negativo al test cutaneo
(ad es. test di tolleranza con cefalosporina in un paziente
che ha avuto una reazione con unaminopenicillina).
Se le prove cutanee sono negative per tutti gli antibiotici
testati, compreso quello sospetto, si consiglierà di
evitare tutti i ß-lattamici, poiché il paziente
potrebbe essere stato positivo per un epitopo a comune con
tutti i ß-lattamici ed essersi nel frattempo negativizzato
e si consiglierà test di tolleranza con un altro antibiotico
diverso da ß-lattamici;
Reazione cutanea non grave (orticaria, rash morbilliforme
o maculo-papulare) con ß-lattamico noto, accaduta di
recente (1-2 anni): se le prove sono negative per lantibiotico
responsabile, potrà essere effettuato il test di tolleranza
con il farmaco responsabile (vedi sopra).
Reazione cutanea non grave con ß-lattamico noto ma non
recente: se le prove sono risultate negative sia per lantibiotico
responsabile che per un ß-lattamico alternativo,
a causa della maggiore possibilità che il test si sia
negativizzato nel tempo, sarà preferibile effettuare
un test di tolleranza con il ß-lattamico alternativo
(ad es. test di tolleranza con cefalosporina in un paziente
che ha avuto una reazione lieve con unaminopenicillina).
|

